Ανεύρυσμα Θωρακικής Αορτής
Τι είναι το Ανεύρυσμα Θωρακικής Αορτής;
Το Ανεύρυσμα Θωρακικής Αορτής είναι μια τοπική διάταση του θωρακικού τμήματος αορτής, αποτέλεσμα εξασθένησης του αορτικού τοιχώματος. Η αορτή είναι το κύριο και μεγαλύτερο αιμοφόρο αγγείο-αρτηρία (~2εκ. διάμετρος) που κατευθύνει την κυκλοφορία του αίματος από την καρδιά στο υπόλοιπο σώμα. Ξεκινάει από το αριστερό τμήμα της καρδιάς και εκτείνεται προς τα πάνω (ανιούσα θωρακική αορτή), κατόπιν ακολουθεί καμπύλη πορεία (αορτικό τόξο) και στρέφεται προς τα κάτω (κατιούσα θωρακική αορτή) για να καταλήξει στην κοιλιά (κοιλιακή αορτή). Στην πύελο η αορτή διχάζεται στην δεξιά και αριστερή λαγόνιο αρτηρία που τροφοδοτούν την κυκλοφορία προς τα πόδια. Το αορτικό ανεύρυσμα, μπορεί να αναπτυχθεί οπουδήποτε κατά μήκος της αορτής και η ονομασία του εξαρτάται από τη θέση που βρίσκεται.
Τα θωρακικά ανευρύσματα μπορεί να ποικίλουν σε μέγεθος και όσο μεγαλώνουν υπάρχει αυξανόμενος κίνδυνος να ραγούν. Το ανεύρυσμα θωρακικής αορτής μπορεί να αντιμετωπιστεί είτε συντηρητικά με φάρμακα όταν είναι μικρό, είτε επειγόντος όταν έχει ραγεί. Πιο συχνά όμως διαγινώσκεται έγκαιρα και αν έχει φτάσει ένα ανώτατο όριο μεγέθους (5-6 εκατοστά) χειρουργείται για την πρόληψη ρήξης. Η χειρουργική επέμβαση θα πρέπει να πραγματοποιείται μόνο αν κριθεί απόλυτα απαραίτητη, καθώς τα μικρού μεγέθους ανευρύσματα θωρακικής αορτής των οποίων ο ρυθμός ανάπτυξης είναι αργός, μπορεί να μην μεγαλώσουν ποτέ για να ραγούν. Αντιθέτως, στα μεγάλα και με ταχεία ανάπτυξη ανευρύσματα θωρακικής αορτής ο κίνδυνος ρήξης είναι αυξημένος.
Αίτια και Προδιαθεσικοί Παράγοντες
Το ανεύρυσμα θωρακικής αορτής είναι μια πολυπαραγοντική νόσος όπου σημαντικό ρόλο παίζει η κληρονομικότητα. Η αθηροσκλήρωση (σκλήρυνση των αρτηριών) αποτελεί επίσης σημαντικό παράγοντα ανάπτυξης και δημιουργίας ανευρύσματος αωρακικής Αορτής καθώς αποδυναμώνει το αορτικό τοίχωμα. Η αθηροσκλήρωση είναι συνήθως απόρροια του καπνίσματος, της υψηλής αρτηριακής πίεσης (υπέρταση), της υψηλής χοληστερόλης (υπερχοληστερολαιμία) και της ηλικίας (>60 ετών). Τα αορτικά ανευρύσματα είναι συχνότερα στους άντρες και μπορούν να εμφανιστούν χωρίς υπόστρωμα αθηροσκλήρωσης στις παρακάτω περιπτώσεις:
Κληρονομικότητα (συγγενείς πρώτου βαθμού με ανεύρυσμα αορτής)
Κυστική εκφύλιση μέσου χιτώνα (νέκρωση του τοιχώματος). Πρόκειται για αποδόμηση του αορτικού τοιχώματος και αποτελεί την πιο κοινή μορφή ανευρύσματος θωρακικής αορτής
Συγγενείς ανωμαλίες όπως κληρονομική αδυναμία του τοιχώματος των αγγείων (διαταραχές συνδετικού ιστού): σύνδρομο Marfan, σύνδρομο Ehlers Danlos, σύνδρομο Turner και πολυκυστική νόσος των νεφρών.
Άλλες συγγενείς ανωμαλίες: διγλώχινα αορτική βαλβίδα, στένωση του ισθμού της αορτής
Λοίμωξη (αορτίτιδα)
Τραύμα
Συμπτώματα Ανευρύσματος Θωρακικής Αορτής
Οι περισσότεροι άνθρωποι αγνοούν ότι μπορεί να έχουν ένα ανεύρυσμα καθώς στις περισσότερες περιπτώσεις αναπτύσσονται αργά και δεν υπάρχουν συμπτώματα. Αρκετά συχνά, το ανεύρυσμα μπορεί να διαγνωσθεί τυχαία από μια ακτινογραφία, μια αξονική (CT scan) ή μαγνητική τομογραφία (MRI), οι οποίες έγιναν λόγω κάποιου άλλου ενοχλήματος. Καθώς το μέγεθός του αυξάνεται, τα συμπτώματα μπορεί να περιλαμβάνουν τα ακόλουθα:
Πόνος στο στήθος ή/και στην πλάτη ή/και στο λαιμό και το σαγόνι
Βήχας ή δύσπνοια ως αποτέλεσμα της πίεσης της τραχείας (ο σωλήνας που περνάει ο αέρας για να πάει από το στόμα στα πνευμόνια μας)
Βραχνάδα που οφείλεται στη πίεση που ασκείται στις φωνητικές χορδές
Δυσκολία στην κατάποση (δυσφαγία) που μπορεί να οφείλεται στην πίεση που ασκείται στον οισοφάγο
Τα συμπτώματα ενός ανευρύσματος θωρακικής αορτής μπορεί να μοιάζουν με συμπτώματα άλλων παθήσεων (πεπτικό έλκος, γαστροοισοφαγική παλινδρόμηση, δυσκοιλιότητα, στεφανιαία στηθάγχη, κολικό του νεφρού), γι’ αυτό θα πρέπει να αξιολογούνται πάντα από Αγγειοχειρουργό.
Ο οξύς, αιφνίδιος, έντονος πόνος στο στήθος ή την πλάτη σε συνδυασμό με την ύπαρξη ανευρύσματος θωρακικής αορτής είναι σημάδι άκρως απειλητικό για τη ζωή του ασθενή και θα πρέπει να αντιμετωπιστεί επειγόντως (ρήξη ανευρύσματος αορτής).
Ένα άλλο σχετικά σπάνιο σύμπτωμα είναι η αίσθηση ψύχους και πόνου στα πόδια ή μελάνιασμα και πόνος στα δάκτυλα του ποδιού, το οποίο οφείλεται σε θρόμβους που δημιουργούνται στο διογκωμένο ανευρυσματικό τμήμα της αορτής, παρασύρονται με την ροή του αίματος και αποφράσουν την κυκλοφορία προς τα πόδια και τα δάκτυλα (εμβολισμός).
Κλείσε ένα Ραντεβού
Συμπληρώστε τη φόρμα επικοινωνίας και θα σας καλέσουμε άμεσα για να ενημερωθούμε για τις ανάγκες σας, να απαντήσουμε σε όλες τις ερωτήσεις σας και να σας καθοδηγήσουμε στα επόμενα βήματα.
Διάγνωση Ανευρύσματος Θωρακικής Αορτής
Το Ανεύρυσμα Θωρακικής Αορτής συχνά ανακαλύπτεται τυχαία κατά τη διάρκεια απεικονιστικού ελέγχου που πραγματοποιήθηκε για άλλους λόγους. Ακόμα και σε μια ακτινογραφία θώρακος, ο γιατρός σας μπορεί σε ορισμένες περιπτώσεις να διαπιστώσει την παρουσία ανευρύσματος θωρακικής αορτής.
Στη περίπτωση αυτή, θα σας πάρει ιατρικό ιστορικό και θα σας εξετάσει. Ύστερα θα υποβληθείτε σε περαιτέρω απεικονιστικούς ελέγχους ώστε να εντοπιστεί το ανεύρυσμα και να εκτιμηθεί η διάμετρός του.
Αξονική Τομογραφία – Αγγειογραφία (CTA): Είναι η πλέον ακριβής εξέταση για τη διάγνωση ενός Ανευρύσματος Θωρακικής Αορτής με αντίτιμο όμως την χρήση ακτινοβολίας και ενδοφλέβιου σκιαγραφικού (ιωδιούχο σκιαστικό) που μπορεί να προκαλέσει βλάβη στα νεφρά, ειδικά σε ασθενείς με προϋπάρχουσα νεφρική ανεπάρκεια.
Μαγνητική Τομογραφία – Αγγειογραφία (MRA): Έχει παρόμοια διαγνωστική ακρίβεια με την αξονική τομογραφία, δεν απαιτείται η χρήση ακτινοβολίας και στην περίπτωση που κριθεί σκόπιμη η χορήγηση ενδοφλέβιου σκιαγραφικου (γαδολίνιο), είναι λιγότερο επιβλαβές για τα νεφρά. Τα μειονεκτήματα αυτής της εξέτασης έγκεινται στο ότι είναι χρονοβόρα, δαπανηρή και αντενδείκνυται σε κλειστοφοβικούς ασθενείς ή ασθενείς με μεταλλικές προθέσεις ή μοσχεύματα.
Ηχοκαρδιογράφημα (υπέρηχο καρδιάς): για την καλύτερη απεικόνιση της αορτής και ιδιαίτερα της κατιούσης, ο γιατρός σας μπορεί να συστήσει τη διενέργεια διοισοφάγειου υπερηχοκαρδιογραφήματος. Ενώ το «διαθωρακικό» υπερηχοκαρδιογράφημα είναι μια σχετικά απλή μη επεμβατική εξέταση, το διοισοφάγειο υπερηχοκαρδιογράφημα απαιτεί τη χορήγηση αναισθησίας, καθώς η συσκευή εισέρχεται στον οισοφάγο.
Κλασική Αγγειογραφία: Πρόκειται για επεμβατικό απεικονιστικό έλεγχο, που διενεργείται σε χειρουργική αίθουσα, καθώς απαιτείται διαδερμική αρτηριακή προσπέλαση με παρακέντηση στη βουβωνική χώρα. Η εξέταση αυτή απαιτεί ακτινοβολία, χορήγηση ιωδιούχου ενδοφλέβιου σκιαγραφικού και μπορεί να χρησιμεύσει ως βοήθημα στον Αγγειοχειρουργό για το χειρουργικό του πλάνο. Στις μέρες μας, λόγω της υψηλής διαγνωστικής ακρίβειας της αξονικής τομογραφίας, δεν συνιστάται η κλασική αγγειογραφία ως διαγνωστικό μέσο ρουτίνας.
-Θεραπεία Ανευρύσματος Θωρακικής Αορτής
Η θεραπεία του ανευρύσματος θωρακικής αορτής είναι απαραίτητη προκειμένου να περιοριστεί ο κίνδυνος επιπλοκών, κυρίως ο κίνδυνος ρήξης που μπορεί να αποβεί μοιραίος. Η θεραπεία εξαρτάται από το μέγεθος και τον ρυθμό με τον οποίο διατείνεται, τη θέση, τη μορφολογία του, τα συμπτώματα και τη φυσική κατάσταση του ασθενή. Μπορεί να αντιμετωπιστεί συντηρητικά με στενή παρακολούθηση και φαρμακευτική αγωγή, ή χειρουργικά με ενδαγγειακή (ελάχιστά επεμβατική) ή ανοιχτή αποκατάσταση. Κατά κανόνα, τα ανευρύσματα θωρακικής αορτής διαμέτρου μεγαλύτερης από 5,5-6 εκ. θεωρούνται μεγάλα και χρήζουν χειρουργικής αντιμετώπισης. Η επιλογή της προληπτικής, μη επείγουσας, αντιμετώπισης ποικίλει ανά ασθενή, λαμβάνοντας υπόψη όλους τους παραπάνω παράγοντες. Σε περίπτωση ωστόσο ρήξης του ανευρύσματος, απαιτείται η επείγουσα ανοιχτή ή ενδαγγειακή αντιμετώπιση προκειμένου να σωθεί η ζωή του ασθενή.
-Συντηρητική αντιμετώπιση και Φαρμακευτική Αγωγή
Τα μικρά ανευρύσματα διαμέτρου κάτω των 5εκ. έχουν πολύ μικρό κίνδυνο ρήξης και επειδή το ενδεχόμενο ρίσκο επιπλοκών της χειρουργικής αποκατάστασης είναι μεγαλύτερο από τον πραγματικό κίνδυνο ρήξης, η χειρουργική αποκατάσταση δεν συνιστάται. Αν έχετε ένα μικρό ανεύρυσμα, ο Αγγειοχειρουργός θα σας συστήσει παρακολούθηση κάθε 6 ή 12 μήνες με νέα αξονική αγγειογραφία (CTA) ή υπερηχογράφημα καρδιάς προκειμένου να επανεκτιμηθεί το μέγεθος του ανευρύσματος και η παρουσία τυχών συμπτωμάτων. Ο γιατρός σας θα ρυθμίσει καλύτερα την αρτηριακή σας πίεση και τα επίπεδα χοληστερόλης δίνοντάς σας την κατάλληλη φαρμακευτική θεραπεία (αντιυπερτασικά και υπολιπιδαιμικά (στατίνες) φάρμακα). Μπορεί επίσης να σας προτείνει την λήψη ασπιρίνης η οποία προστατευει από τις επιπλοκές που μπορεί να προκαλεσει η αθηροσκλήρωση, μεταξύ των οποίων είναι και η εξέλιξη του ανευρύσματος της θωρακικής αορτής. Προτείνεται ο υγιεινός τρόπος ζωής, η τακτική άσκηση και απαραίτητα η διακοπή του καπνίσματος. Το ανεύρυσμα δεν εξαλείφεται, ωστόσο με την κατάλληλη φαρμακευτική αγωγή μπορεί να επιτευχθεί επιβράδυνση της ανάπτυξής του. Σπάνια ένα μικρό ανεύρυσμα (4-5εκ) μπορεί να απαιτεί χειρουργική επέμβαση. Αυτό ισχύει μόνο στις περιπτώσεις ταχείας διάτασης του ανευρύσματος, εκδήλωσης συμπτωμάτων (πχ. πόνος) ή λόγω σακοειδούς σχήματος (έναντι ατρακτοειδούς κωνικού σχήματος) το οποίο υποδηλώνει υψηλό κίνδυνο ρήξης. Σε κάθε περίπτωση ο Αγγειοχειρουργός θα σας καθοδηγήσει αναλόγως.
-Ανοιχτή αποκατάσταση Ανευρύσματος Θωρακικής Αορτής
Αποτελεί το κλασικό και παλιότερα το μόνο, μέσο χειρουργικής αντιμετώπισης των ανευρυσμάτων θωρακικής αορτής όταν δεν υπήρχε η επαναστατική μέθοδος της ελάχιστα επεμβατικής ενδαγγειακής αποκατάστασης. Η ανοιχτή αποκατάσταση θεωρείται ακόμη απαραίτητη και για ορισμένους ασθενείς είναι η μόνη λύση. Με τη μέθοδο αυτή, γίνεται μια μεγάλη τομή στο στέρνο (μέση στερνοτομή) ή ή στο αριστερό πλάϊ του στήθους (θωρακοτομή). Με τον τρόπο αυτό αποκαλύπτεται η αορτή και χειρουργός μπορεί να προβεί άμεσα στην αποκατάσταση του ανευρύσματος. Το ασθενές αυτό τμήμα της αορτής αντικαθίσταται με ειδικό συνθετικό μόσχευμα, το οποίο επιτρέπει την κυκλοφορία του αίματος διαμέσου του. Αν έχετε διαγνωστεί και με ανεπάρκεια (η στένωση) της αορτικής σας βαλβίδας, ο Καρδιοχειρουργός στο ίδιο χειουργείο θα αντικαταστήσει και την βαλβίδα.
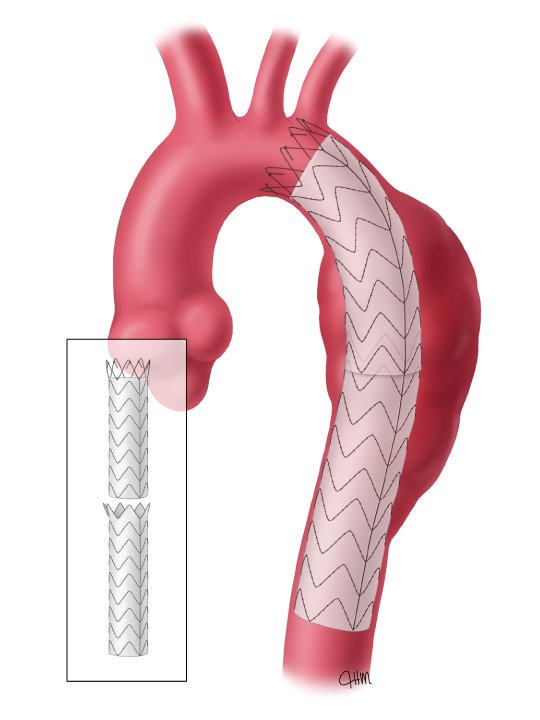
-Ενδαγγειακή αποκατάσταση Ανευρύσματος Θωρακικής Αορτής
Η πλειοψηφία των ανευρυσμάτων θωρακικής αορτής πλέον αντιμετωπίζεται με την ελάχιστα επεμβατική τεχνική που ονομάζεται ενδαγγειακή αποκατάσταση ανευρύσματος. Παρ’ όλα αυτά δεν είναι όλοι οι ασθενείς κατάλληλοι υποψήφιοι για μια τέτοια επέμβαση.
Για την επέμβαση αυτή απαιτούνται μικρές ή και καθόλου τομές στην βουβωνική χώρα. Υπό ακτινολογική καθοδήγηση, με χρήση ειδικών ενδαγγειακών συρμάτων και καθετήρων στον αγγειακό αυλό (ενδαγγειακά / ενδαυλικά), εισάγεται δια μέσου της μηριαίας αρτηρίας μια μεταλλική ενδοπρόθεση (stent) η οποία προωθείται στο τμήμα της αορτής που βρίσκεται το ανεύρυσμα. Η ενδοπρόθεση εκπτύσσεται μέσα στην αορτή και συγκρατείται με τη βοήθεια μεταλλικών αγκίστρων και με την ακτινική δύναμη των stents. Οι ασθενείς που υποβάλλονται σε αυτού του είδους την επέμβαση παραμένουν υπό παρακολούθηση στο νοσοκομείο για 1-3 μέρες και θα χρειάστούν μερικές επιπλέον για να αναρρώσουν πλήρως
Όπως συμβαίνει σε κάθε επέμβαση, έτσι και στην ενδαγγειακή αποκατάσταση υπάρχει ο κίνδυνος μικρών αλλά και σοβαρών επιπλοκών και επιπρόσθετα απαιτείται ιατρική παρακολούθηση με απεικονιστικό έλεγχο εφ’ όρου ζωής. Ο Αγγειοχειρουργός θα συζητήσει μαζί σας τους κινδύνους και τις επιπλοκές της επέμβασης.